北京新阳光慈善基金会于2009年在北京市民政局注册成立,其前身为2002年成立的北京大学阳光志愿者协会,由北京大学学生刘正琛在身患白血病后发起成立,2013年在国内率先由非公募基金会转型为公募基金会。新阳光在成立后本着“用爱自己的心去爱别人”的宗旨,在医疗和教育领域创建了“新阳光病房学校”、“生命的礼物”、“阳光骨髓库”等多个品牌项目。
新阳光基金会根据捐赠人或发起人意愿设立、实行专款专用、在本组织运作框架下有一定独立自主性的专用资金。目前在新阳光设立的专项基金有: 峥爱基金、 助医儿童白血病研究基金、 一元儿童噬血基金、 儿童舒缓治疗专项基金、 香柏树专项基金、 爱在专项基金、 爱里的心先心病专项基金、 V爱血液病公益基金、 源公益专项基金、 焕蓝梦想基金、 京西专项基金、 信美相互少儿救助专项基金等。
新阳光联劝伙伴(竹林计划)是北京新阳光慈善基金支持的医疗、教育等领域的初创或者草根公益组织,新阳光为这些组织提供团队培训、能力建设、联合劝募、宣传倡导、咨询等服务和支持,致力于促进医疗、教育等领域公益事业的发展,更好地服务目标人群。
1.微信端,请点击右上角选择分享本文
2.浏览器中,请选择分享功能分享本文

【时 间】2018-07-25 20:00-21:00
【参与人次】截至发稿统计 473 人
【主讲嘉宾】华彬,副主任医师,博士。现任北京医院普通外科副主任,甲状腺乳腺疝外科主任。目前主要从事乳腺疾病的综合治疗:擅长乳腺良性肿物的外科治疗;乳腺癌根治术、保乳手术、前哨淋巴结活检;钙化灶定位切除,乳腺导管内窥镜检查等。除了临床工作,还同时进行乳腺癌相关的基础、临床研究。负责并参与多项院内、北京市及国家级课题,在专业期刊发表论文近20篇,参与多部专著的编写及编译工作。
【文稿整理】冷子依 黎虹宏 王丹迪
主持人的话:
大家好,我是丹迪,很高兴和姐妹们又一次相聚在“康乃馨乳腺癌微课堂”(也就是之前的“香七微课堂”)。上一期微课堂介绍过,为了便于大家搜索乳腺癌相关信息,我们把千聊直播间更名为“康乃馨乳腺癌微课堂”,而用于宣传课程、刊登微课堂文字的微信公众号还是叫“香七微课堂”,目前两个名字并行,是同一个微课堂。
从现在开始,每一期微课堂都会有一份不记名的小问卷,用来收集姐妹们对于当期微课堂的反馈以及其他的需求,以便我们调整微课堂,更好地为大家服务。例如,问大家对哪方面的主题比较有兴趣,如果某些主题获得的反馈比较多的话,我们会考虑尽早安排相关直播,或者请嘉宾讲解得更加深入一些。问卷前7题都是选择题,如果有什么建议和想法可以在最后一题的空格里填写。我提前放上了问卷的截图和链接,但是因为需要听完直播再进行反馈,所以不用提前去填写,直播结束后我会再次发一遍。
在香七微课堂微信公众号后台和一些乳腺癌病友的微信群中,经常会看到关于内分泌治疗的提问。我们知道乳腺癌是一种激素依赖性的肿瘤,乳腺癌细胞的生长依赖于雌激素的存在,因此有很多的姐妹都会在术后接受内分泌治疗。关于治疗方面的相关内容,比如说使用的是哪种药物,会引起一些什么样的反应,我们应该如何应对等等,我们在之前的直播中也进行过相关的知识传递。
这次我们邀请到北京医院普通外科副主任、甲状腺乳腺疝外科主任华彬医生,讲解绝经前的乳腺癌内分泌治疗,包括治疗上的策略、适应症、药物使用不良反应的应对等内容。这一期讲绝经前的乳腺癌内分泌治疗,八月底会讲绝经后的乳腺癌内分泌治疗,两期作为一个系列,大家可以对微课堂保持关注,及时获取开课通知。
讲课时,姐妹们可以准备一下问题,以文字的形式发送,就可以显示在讨论区,华主任会在问答环节选取相关的问题进行解答。

大家好,我是北京医院的华大夫,今天很高兴再次来到康乃馨乳腺癌微课堂,和大家交流关于乳腺内分泌治疗的相关问题,今天主要和大家谈一谈绝经前的乳腺癌患者内分泌治疗的相关内容。我们知道乳腺癌的内分泌治疗和月经状态有非常重要的关系,随着月经状态的不同,内分泌治疗可选择的策略其实有很多种。在开始讲解内分泌治疗这个问题之前,我先给大家介绍一下乳腺癌相关问题以及一些基础性问题。
一、乳腺癌基础性问题
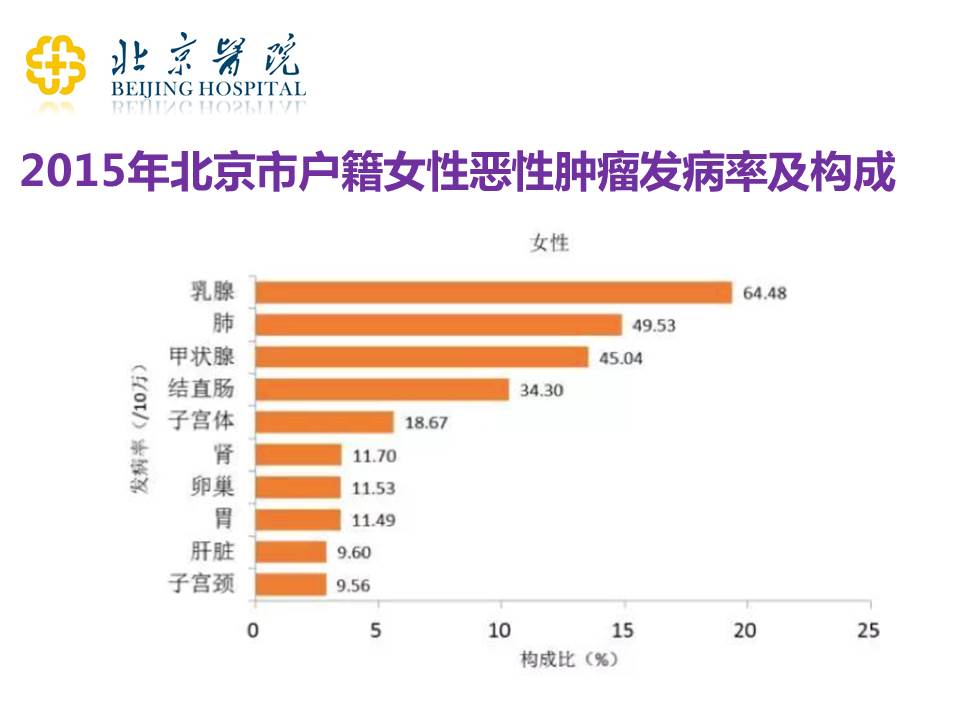
全国的肿瘤年报和各个省市的肿瘤年报,都是每两年出一次。上图是最新的北京市户籍的女性恶性肿瘤发病率及构成,可以看到乳腺癌还是高居女性所有恶性肿瘤的发病率之首。这就要求我们在做治疗的时候,要充分地考虑到治疗的合理性和有效性,才能够给这个高发病率的患者群体带来良好的治疗效果,这是我们乳腺专科的医生一直致力追求的,我想也是广大患者非常希望看到的结果。

从乳腺癌的发病率来看,在2015年的时候,北京市共报告了4310例北京市户籍的患者(即不算到北京来看病的外地人员),占到女性恶性肿瘤新发病例的19.4%,相当于近1/5的女性患者都是乳腺癌,发病率还是蛮高的。乳腺癌的发病率也从2006年的52.64/10万升高到2015年的64.48/10万。现在来看,北京、上海这样的大城市,乳腺癌的发病率其实已经和发达国家比较类似了。
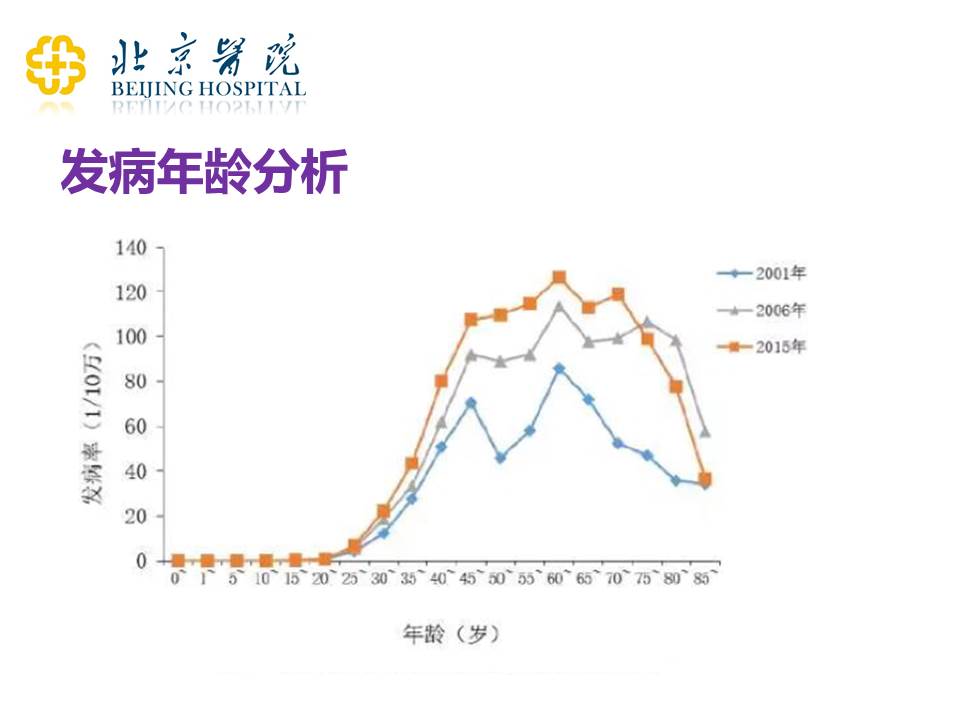
再看看发病年龄的分析。从上图可以看到,30岁以后,发病年龄呈一个陡坡状的急剧上升状态,2015年的高峰基本上是在55-65岁之间。这样一个发病年龄的变化对整体治疗方案的改变有一定影响。但是不管怎样,在中国的女性乳腺癌患者里面,年轻的患者(45岁以下或者40岁以下的患者)其实还是占了非常大的比例。虽然在不同的医院可能比例不同,但是整体上,中国女性年轻乳腺癌的发病率要显著高于欧美这些发达的国家。
二、乳腺癌术后内分泌治疗策略
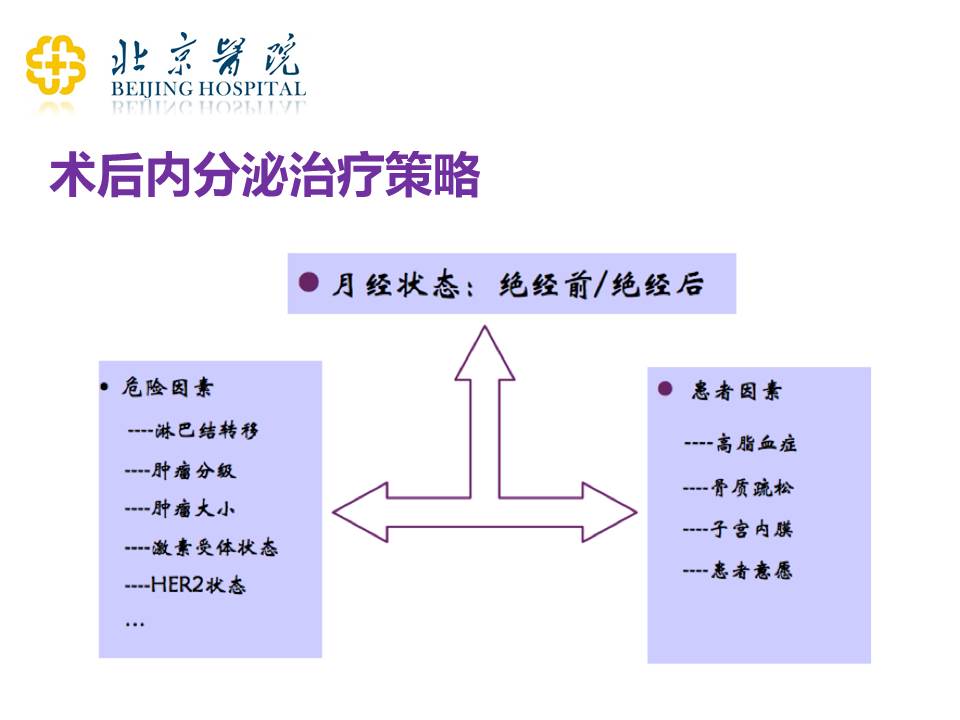
内分泌治疗的策略选择,非常重要的一点就是要确定自己的月经状态是绝经前还是绝经后。绝经前的治疗方案是一大类,绝经后的是另外一大类——这里主要说的是早期乳腺癌术后辅助治疗这一块。
在确定好了患者的月经状态之后,我们要综合各种因素选择内分泌治疗的策略。要看看肿瘤自身的危险因素,比如说淋巴结转移与否、肿瘤的分级、肿瘤的大小、激素受体的状态、HER2的状态等;也要看看患者的身体状态,包括血脂、是否有骨质疏松,有没有子宫内膜的特殊的情况;还有患者自身的意愿问题等。
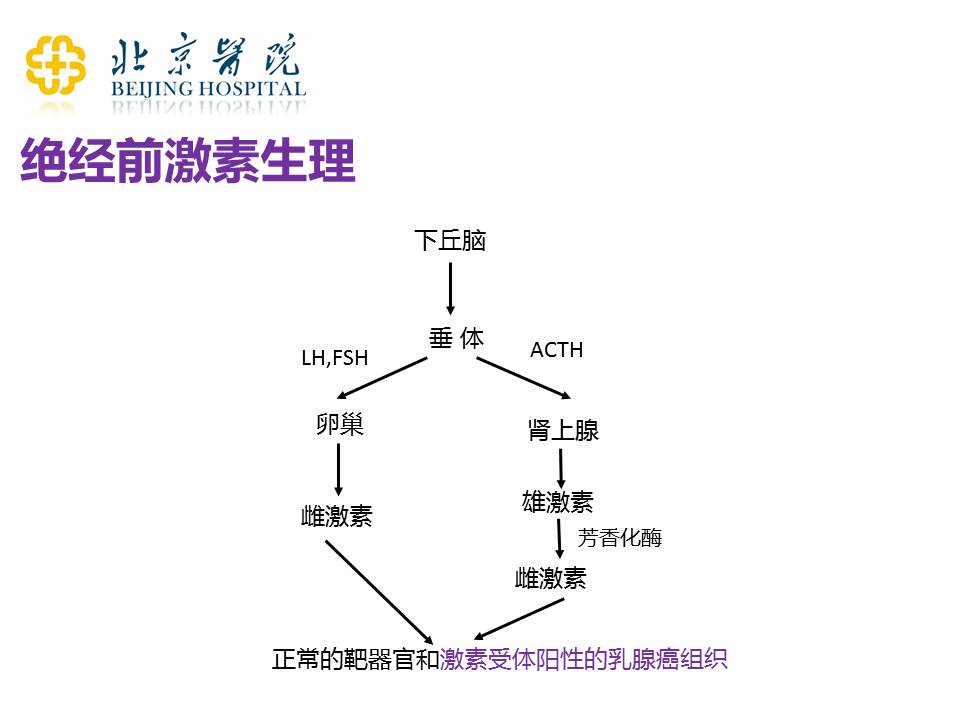
上图是绝经之前的患者的激素产生的生理状态。我们知道绝经前女性激素最主要是由卵巢产生的,当然还有别的位置,比如说肾上腺、脂肪的一些组织等也是可以产生激素的。在每一个通路上面,它的调节的状态是不一样的,所以在治疗的过程当中也有不同的选择。绝经之前的患者主要的产生激素的器官是卵巢,产生了雌激素之后,作用在正常的靶器官,主要包括子宫、乳腺,还有其他的一些血管系统。

我想给大家再一次强调一下“绝经”的定义:1、双侧卵巢切除;2、年龄≥60岁;3、年龄<60岁,停经1年以上,而且激素水平符合绝经之后的标准。三者满足任何一个即可。
之所以特别强调这个,是因为有时判断一个患者的月经状态其实是很困难的。比如说手术之后、化疗以及一系列的治疗之后,卵巢功能是会短期受到抑制的。例如一个45岁的患者,可能在手术之后做了6-8次化疗之后,月经就不来了,那么在她化疗结束之后改到内分泌治疗时,我们要非常谨慎地去判断她的月经状态。如果患者在化疗之后停经,随着年龄的不同,她的卵巢的功能恢复能力也是不同的。比如一个30岁的年轻患者,可能经过半年、一年,月经状态就会恢复,一个49岁的患者,她可能以后真的就进入了绝经状态。
不管怎么样,在手术或者化疗之前,月经非常规律的患者,我们在决定她的内分泌治疗方案的时候,要非常慎重,不能够一下子就把她变成绝经前/绝经后的患者——这也是大家在临床寻找医生去治疗的时候要特别注意的一个问题,不能非常盲目。在大夫不了解你的情况的时候,你一定要把自己的情况交代清楚,否则这个治疗可能对你是无效的。

总而言之,内分泌治疗适用于那些雌激素受体(ER)和/或孕激素受体(PR)阳性的患者。激素受体阳性包括上图组合的三类,ER、PR任何一个数值超过1%都被认为是激素受体阳性。但是真正进行内分泌治疗的患者,除了特殊情况,当激素受体的阳性表达在10%以上的时候,我们才认为是内分泌治疗的适应症。
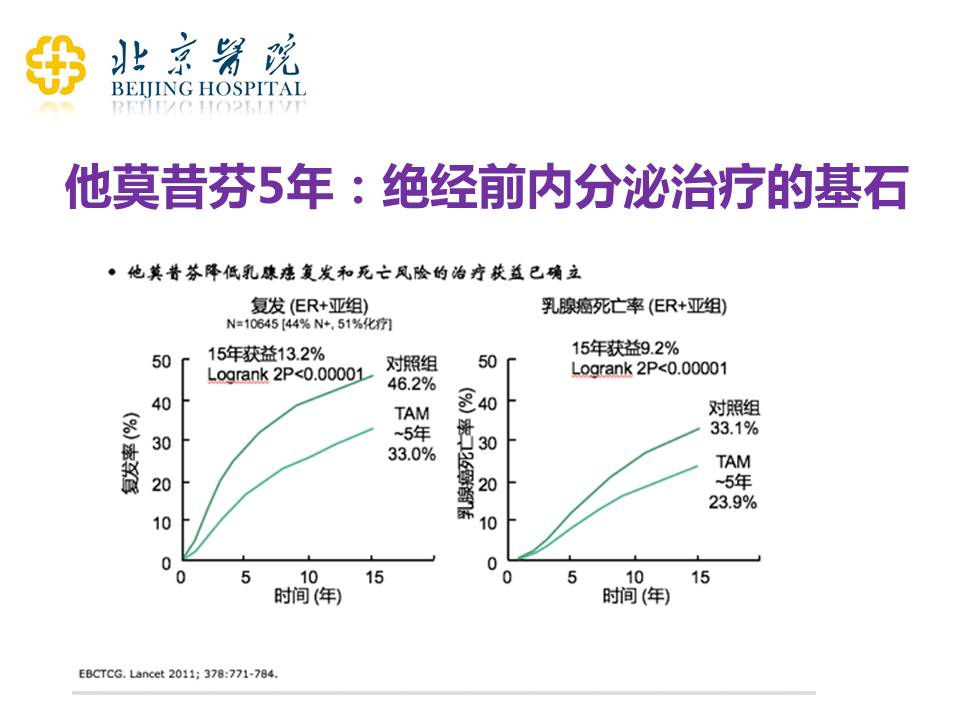
如果大家做了内分泌治疗,可能对于内分泌治疗的药物并不陌生,很多患者尤其是绝经前的患者,都在做他莫昔芬的治疗。从上世纪70年代开始,他莫昔芬被应用到临床当中,挽救了一大批患者的生命。他莫昔芬是一个非常好的药物,现在很多内分泌治疗的新药物的疗效都是和他莫昔芬做对比的:如果疗效超过他莫昔芬,那么可以作为一个新药、一个有效的药物来上市;如果没有超过他莫昔芬,这个药物可能就直接不能上市、不能应用在临床当中。
在刚开始的时候,不管是他莫昔芬还是其他的药物,我们都是建议病人做5年的内分泌治疗。他莫昔芬是绝经前内分泌治疗的基石,经过了大量的临床研究验证。上图可见,经过15年的随访,他莫昔芬的治疗可以显著地降低复发和死亡率,所以大家在这个药物的使用过程中,一定要相信它是有效的。

5年的他莫昔芬效果是非常好的,那有没有什么方式能够给病人带来更好的疗效?比如可不可以加上一种药,让病人15年、20年一直保持着一个没有复发、转移的生存状态?临床上有很多的研究都是针对这一方面去做的。我们看到联合卵巢功能抑制+他莫昔芬,或者是联合卵巢功能抑制+芳香化酶抑制剂(AI),给大家带来的疗效上的改变是非常可喜的。但是这并不是说这些联合治疗对所有的患者都有效,我们通过几个研究和大家详细地讲一讲。因为这些研究都非常专业,我用最简单的、最直白的讲解给大家说明一下,希望大家能够听懂。
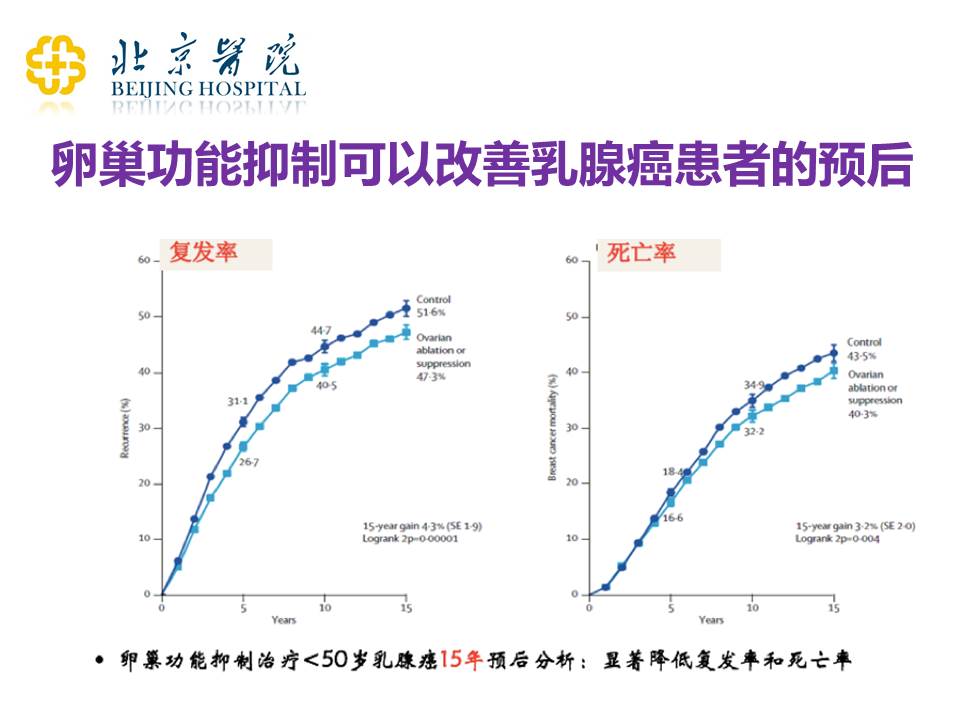
我们最开始的时候,是从化疗的患者身上发现卵巢功能抑制改善乳腺癌患者生存预后的表现的。很多病人在化疗结束的时候,从正常的月经状态变成了绝经状态,经过仔细分析,这一部分绝经的患者好像得到了更好的治疗效果,于是临床的研究者就开始研究能否通过药物或者切除卵巢的方式,让患者达到一个绝经的状态,提高疗效。研究发现,加用卵巢功能抑制之后(不管是药物性的卵巢功能抑制还是手术切除卵巢),的确可以明显改善患者的复发或者死亡的情况。
但是我刚才也说了,并不是所有的患者在绝经之前都应该加上卵巢功能抑制。对于那些有非常良好的免疫组化指标,而且又没有淋巴结转移的患者,可能并不能从加药的治疗获得更好的疗效。
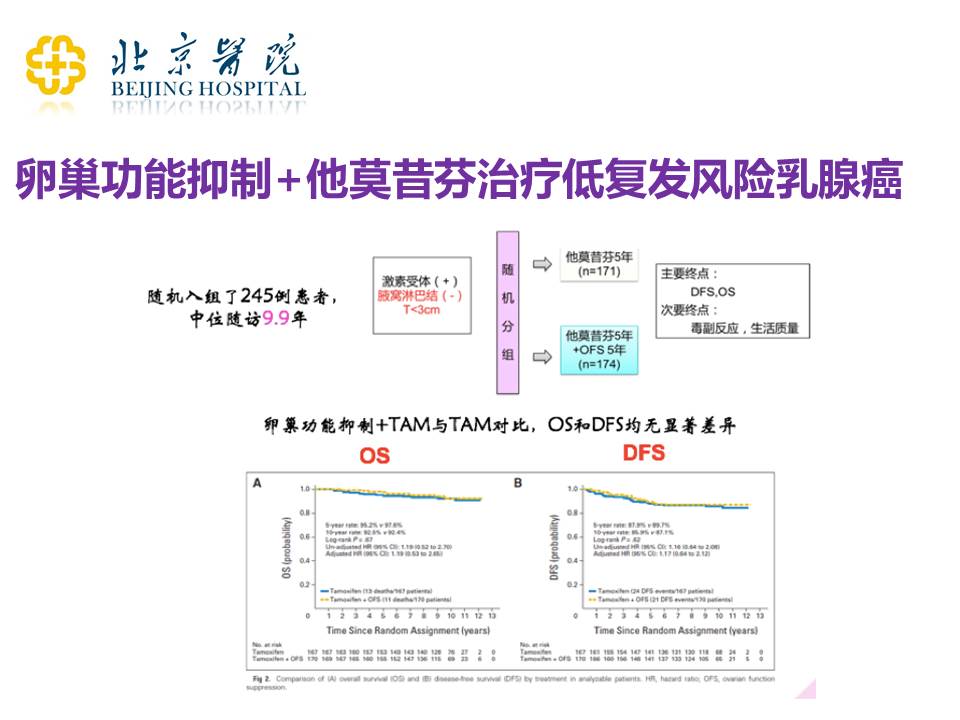
上图是针对一些比较好的预后的患者做的一项临床研究——患者早期的激素受体阳性,腋窝没有淋巴结转移,肿瘤<3cm——发现单用他莫昔芬治疗,这些患者的疗效就已经非常好了。所以我们并不需要给低危的患者(就是复发风险非常小的患者)盲目加药。大家在听了这节讲课之后,可以拿着自己的病理报告去和主治医生去商量治疗方案要不要做进一步改变。
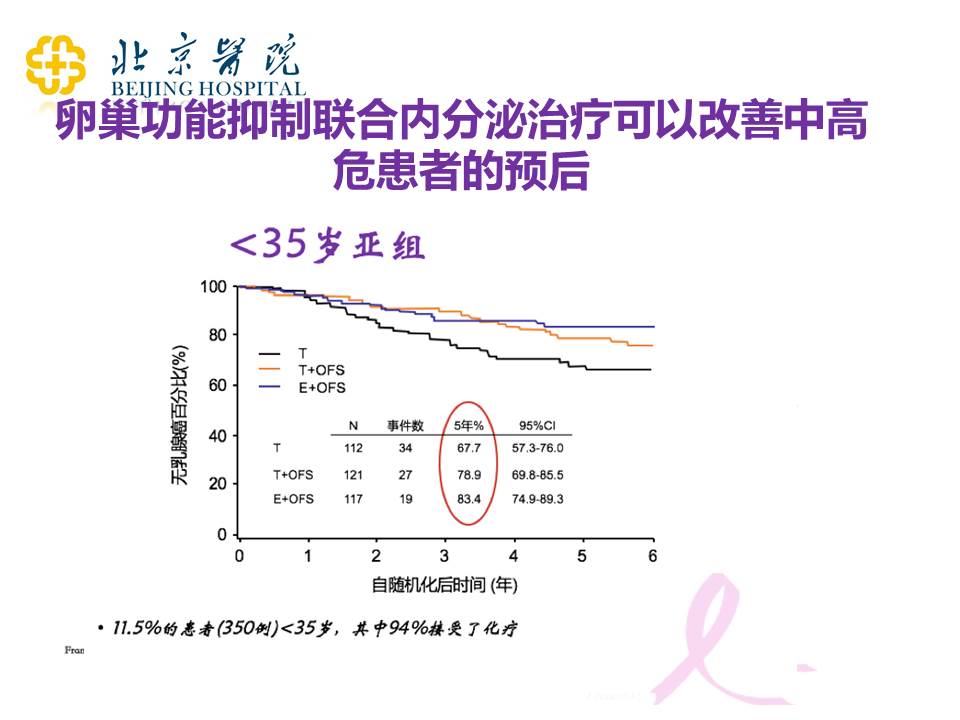
对于低危的患者,用他莫昔芬5年就非常好了,但是对于一些其他情况的患者,比如淋巴结转移得比较多的、肿瘤比较大的、年纪比较轻的、或者是必须做化疗的这类患者,我们做卵巢功能抑制联合内分泌治疗,是可以显著地改善这些患者的预后的。我们做卵巢功能抑制之后,可以加他莫昔芬治疗,也可以改成针对绝经之后的患者的治疗方案,比如说加上芳香化酶抑制剂(AI)。这些治疗其实都可以使中高危的患者获得更好的治疗效果。
上面是我说的年轻的、又要做化疗的患者,那么我们接下来看一下卵巢功能抑制。这个图下面的T代表的是他莫昔芬,T+OFS代表的是卵巢功能抑制+他莫昔芬,E是依西美坦,OFS也是卵巢功能抑制。我们看到,随着治疗的增强,患者的预后是明显获得改善的。这也是大家要和自己的主治医生去讨论的一个方面。

刚才讲到,内分泌治疗加了一个药,可能会得到非常好的疗效,那么我们还要不要延长治疗?其实在两三年之前,内分泌治疗的标准治疗方案还是5年,但是就在这一两年中已经发生了很大的变化,不管是绝经前还是绝经后的患者,延长治疗已经成为一个趋势。
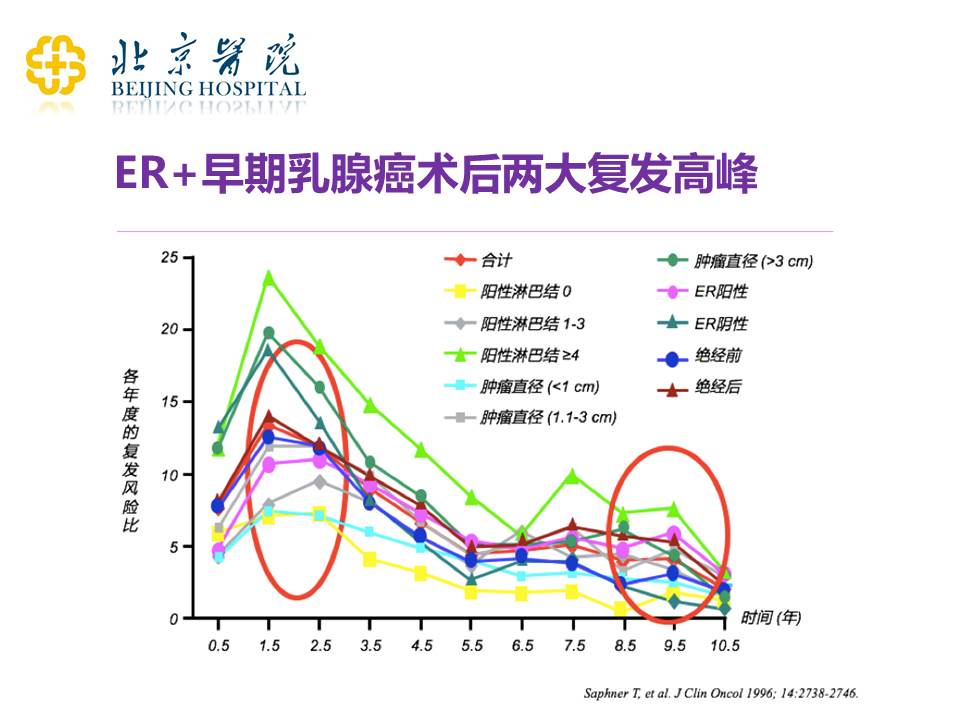
为什么要做延长治疗?因为我们在临床工作当中,发现患者实际上有两个复发高峰时间。第一个复发高峰时间可能在术后的2-3年,第二个复发高峰时间在术后8-9年。这样的一个时间段,促使我们去研究5年的治疗够不够用、合不合适。
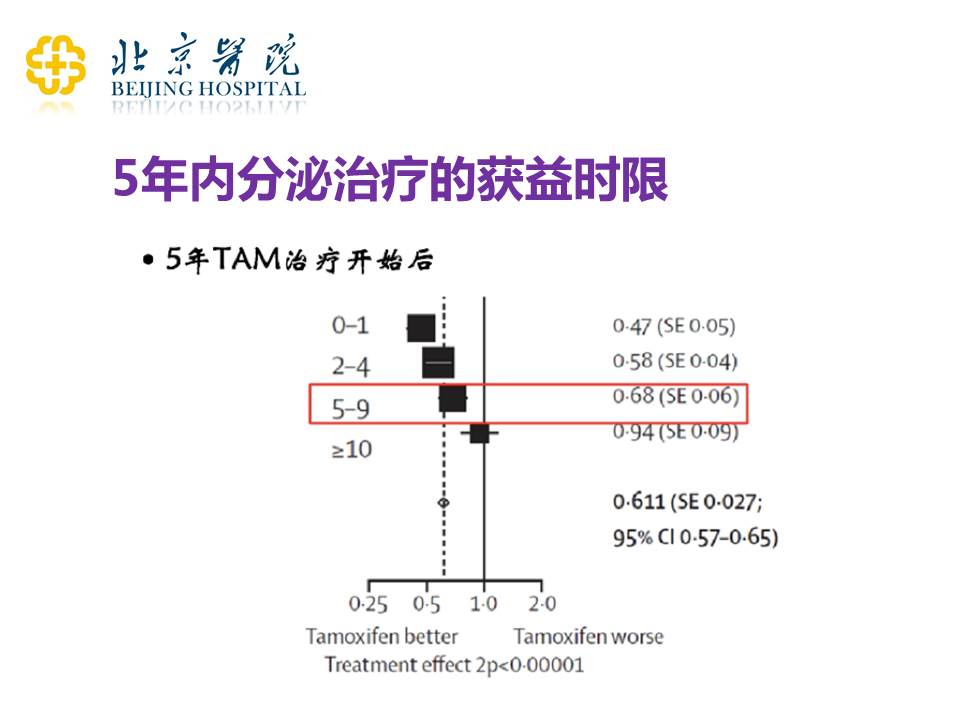
结果表明,5年他莫昔芬治疗结束之后,随着时间的延长,可以看到在5-9年的这个时间段,实际上有效性已经开始减弱了,10年之后,内分泌治疗其实已经不能够保护患者长期的生存状态和安全状态了。所以5年治疗可能不够用了,尤其对于中高危的患者而言。

因此,现在临床上广泛接受的一个观点是:5年的内分泌治疗结束之后,疗效是逐渐减弱的,9年之后不再增加新的临床获益。在9年之内,是否进行了内分泌治疗,最后的预后明显不同。因为9年之后不再增加新的临床获益,所以我们很多研究都在致力于延长治疗。
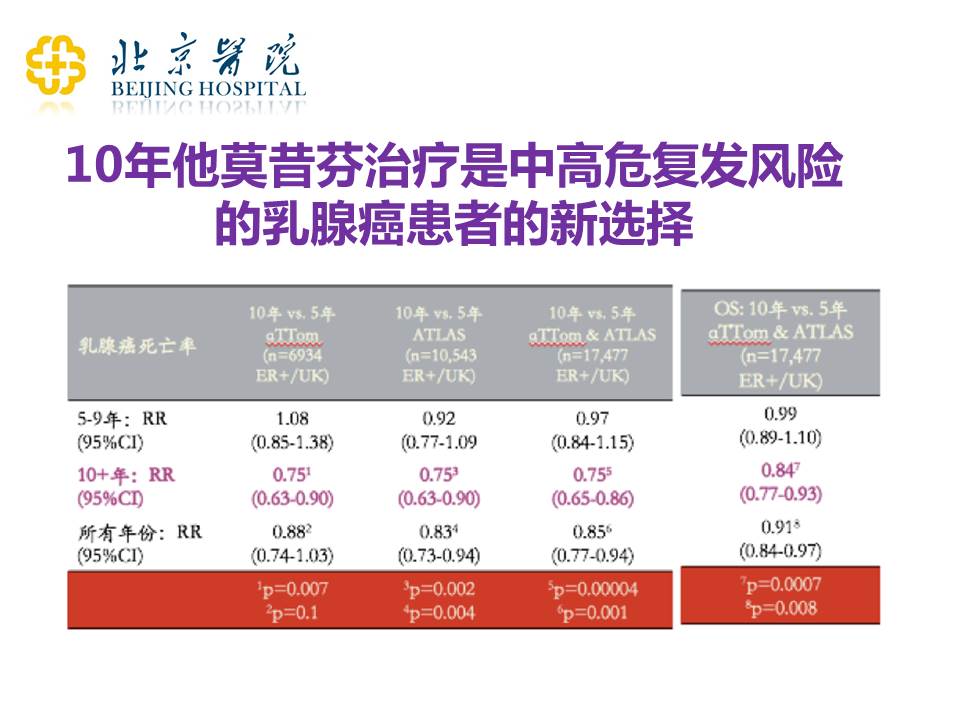
上面是现在研究得非常透彻的、被广泛接受的两个著名研究:aTTom研究和ATLAS研究。这两个研究主要是对比5年他莫昔芬治疗和10年他莫昔芬治疗到底谁好谁坏。可以看到,10年的他莫昔芬治疗,可以使患者的复发还有总生存都得到明显改善——复发减少了,总生存期延长了。这是我们在临床辅助治疗里面非常愿意看到的一个结果。但是我们也知道,他莫昔芬治疗有很多的副作用,比如说脂肪肝、转氨酶异常、子宫内膜增厚等。其中子宫内膜增厚带来了对子宫内膜癌的忧虑,是困扰大家的一个非常重要的问题,这个问题我后面会讲到。
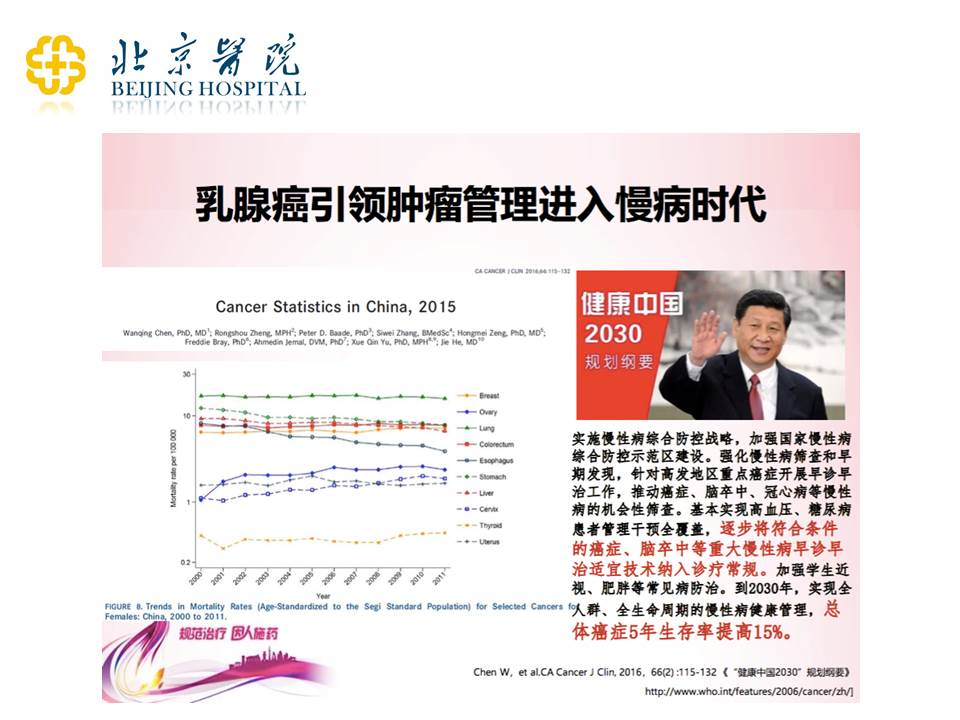
关于乳腺癌的治疗,我们现在的观念是想慢慢地让它进入一个慢病的时代。慢病是什么意思?比如说高血压、糖尿病、冠心病,这些其实都是慢病、大病,治疗是终身性的。我们希望给患者带来一些终身性的治疗和帮助,通过延长治疗来延长患者的寿命。
关于慢病管理的问题,国家领导层面也很关注,提出了“健康中国2030”规划纲要,希望总体癌症5年生存率能够提高15%。上图有整体的癌症统计数据,从死亡数据来看,乳腺癌其实还是占第一位的,但是因为现在乳腺癌的发病率在中国是持续上升的,所以如果死亡率能够保持平稳的话,从某种意义上讲也是死亡率降低的一个表现。我们希望通过努力,比如加药、延长治疗等,提高大家的生存率的同时又能够健康地生存。
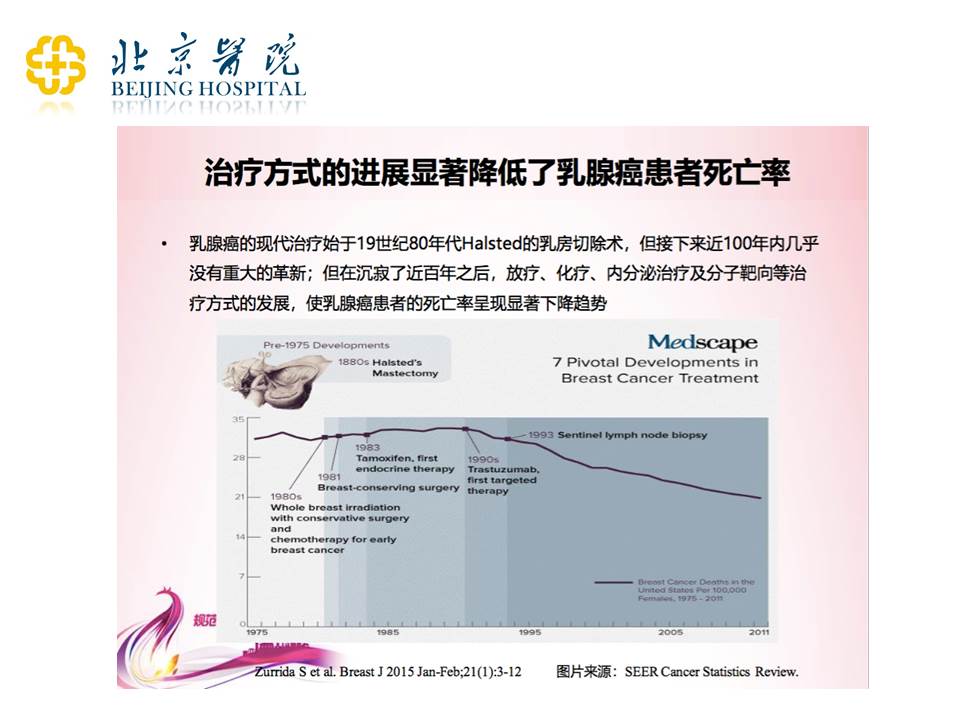
现在的乳腺癌治疗方式,包括内分泌治疗,已经显著改进了。比如绝经前他莫昔芬治疗,大家觉得可能副作用多,那么可能用托瑞米芬治疗的副作用就会小一些,实在不行的话,对于合适的患者,我们可以做卵巢功能抑制的相应的治疗。但是不管怎么样,这些治疗显著地降低了患者的死亡率。这个图表中死亡率是明显地往下走的,所以大家对治疗整体上要有信心。
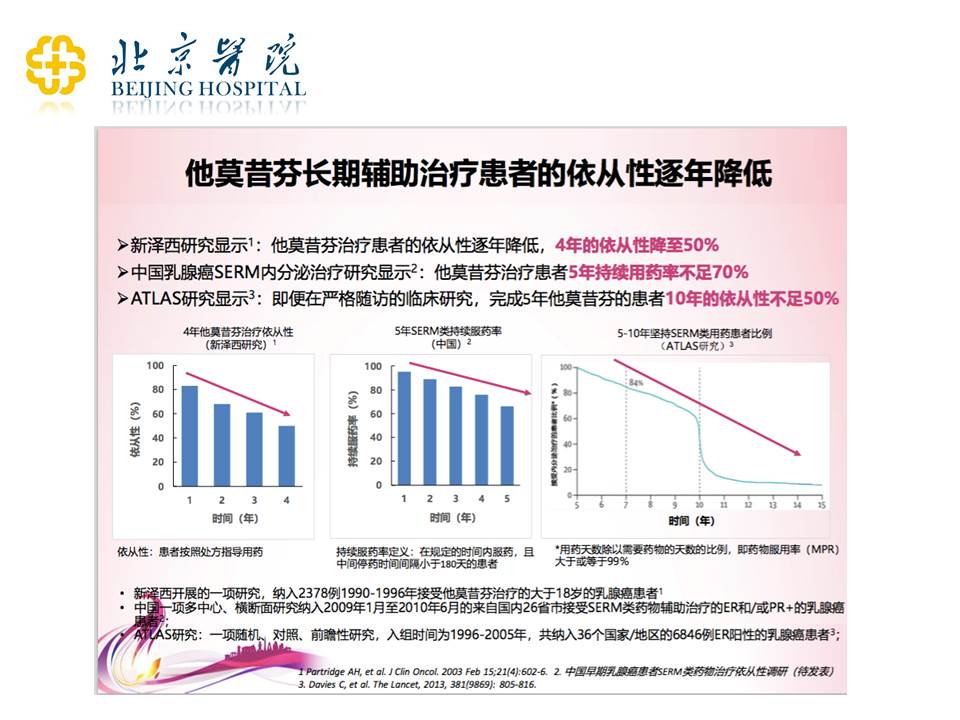
但这里有一个我们特别关注的问题,就是我们跟大家说10年的治疗好,但可能再过5年,又变成15年的治疗好,那么这么长时间的治疗,患者能不能坚持下去?现有的研究非常明确地告诉我们,其实很多人都坚持不下去,很多病人不吃这么长时间的药。上图可见,从国外的研究到国内的研究,坚持5年他莫昔芬治疗的患者不足70%;根据国外的研究,10年的他莫昔芬治疗,坚持下来的患者不到50%。
我们明确地知道,那些依从性好的、把这个药物坚持到最后的、足量足疗程吃的患者,她的预后明显地比那些没有坚持下来的患者好。所以希望通过我们的一些干预,比如微课堂这样讲解的方式,能够让大家充分了解药物的副作用以及降低药物副作用的一些方式,让大家依从性好一些,坚持长期治疗。
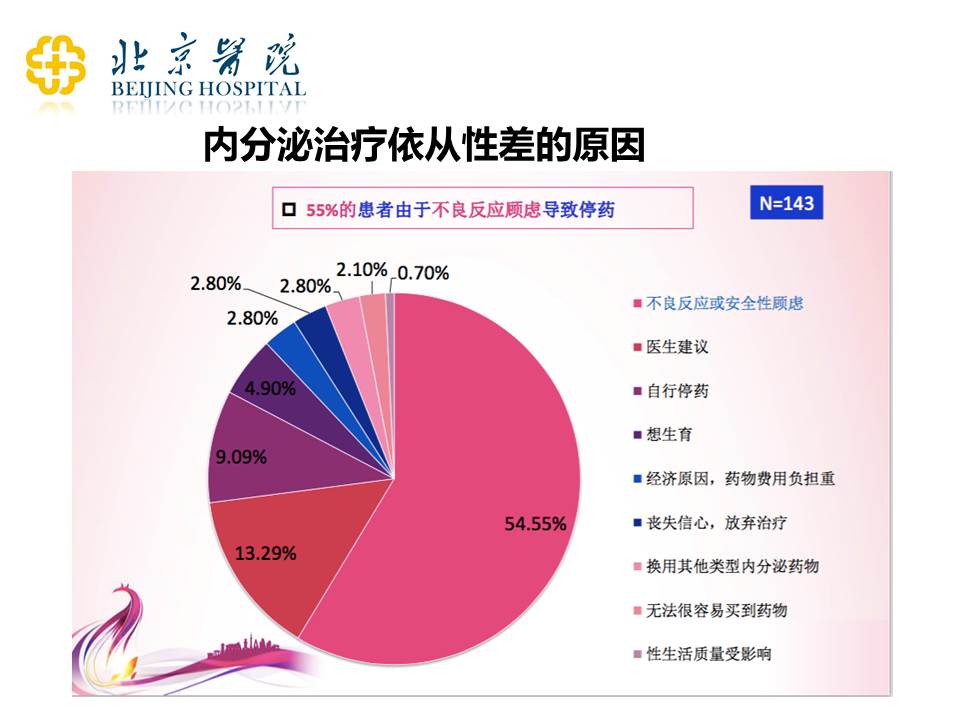
我们也分析了内分泌治疗依从性差的原因。从上图可以看到,55%的患者是因为不良反应的顾虑,比如说大家不愿意吃他莫昔芬,有的患者反复去查妇科的超声,发现子宫内膜增厚,反复诊刮,受不了了,就不吃了。因为相对于肿瘤复发的焦虑,患者对于再发其他疾病的焦虑可能占了上风,所以主要的停药原因是因为对药物的不良反应的顾虑。其他比例较少的原因是医生的建议,或者是经济原因,或者是年轻患者有生育要求。
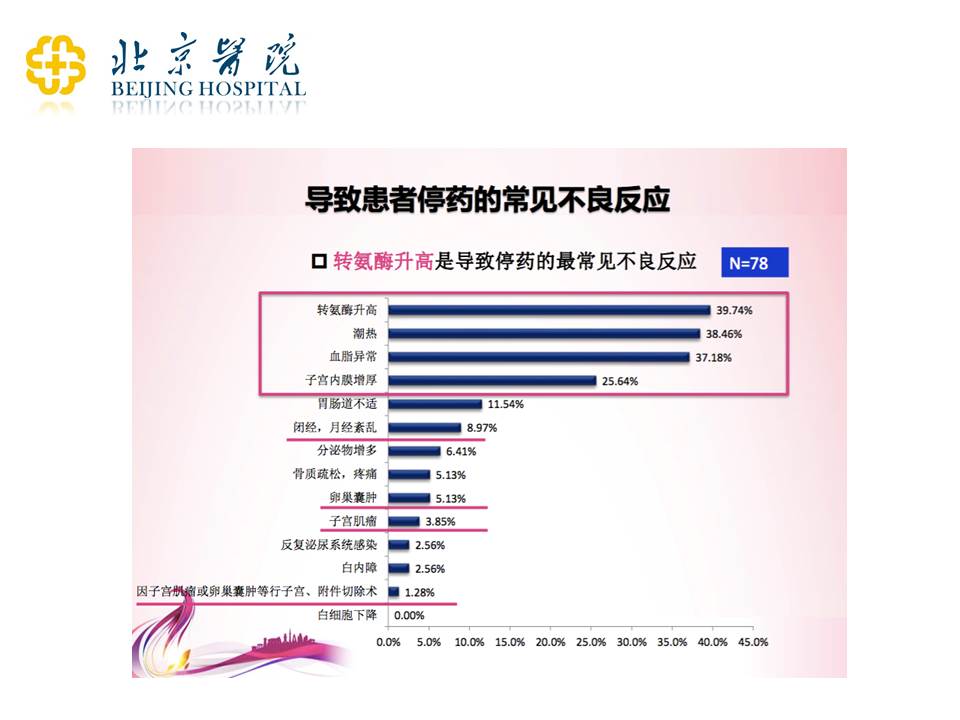
关于导致患者停药的常见不良反应,像他莫昔芬治疗,最常见的不良反应是转氨酶升高;还有潮热,就是吃了内分泌治疗药之后,引起了一些激素减退的表现;还有血脂的异常;子宫内膜增厚,等等。

乳腺癌的整体治疗或多或少都有副作用。手术的副作用,有引起淋巴水肿、胸壁感觉障碍等;化疗的副作用,有引起白细胞的减少、感染等。这些副作用可能时间比较短,例如化疗3-4个月或者5-6个月就结束了;或者手术治疗之后,因为切除了疾病,大家解了心病,可能对这些都可以容忍。但是内分泌治疗不同,药至少要吃5年,现在甚至要10年,那它的副作用对我们整体的生活质量就有明显的影响了。
 在化疗的基础上加内分泌治疗的患者,新增脂肪肝或者加重脂肪肝的情况都是要明显增加的——新增脂肪肝是没有内分泌治疗的患者的3.69倍,而加重脂肪肝也高达2.11倍。他莫昔芬治疗尤其显著地增加了脂肪肝和脂肪肝加重的风险,实际上是不利于肝功能的改善的。
在化疗的基础上加内分泌治疗的患者,新增脂肪肝或者加重脂肪肝的情况都是要明显增加的——新增脂肪肝是没有内分泌治疗的患者的3.69倍,而加重脂肪肝也高达2.11倍。他莫昔芬治疗尤其显著地增加了脂肪肝和脂肪肝加重的风险,实际上是不利于肝功能的改善的。

再看看他莫昔芬治疗增加子宫内膜增厚的发生率。接收长期的他莫昔芬治疗,有37%的患者会出现子宫内膜增厚(子宫内膜>8mm);他莫昔芬治疗停止1年之后,仍有12%的患者出现子宫内膜增厚。
那么我们怎么去了解子宫内膜增厚这个问题?大家一定要特别注意,如果是月经周期还比较规律的患者,子宫内膜增厚其实和子宫内膜癌的发生并没有太多的关系,要注意检查子宫内膜超声一般选择在月经结束后一周内进行。但是绝经之后或者围绝经期的患者,月经周期已经不规律了,或者是很久不来月经了,查激素水平不符合绝经之后的水平,需要做他莫昔芬的治疗的时候,如果子宫内膜增厚,这一类的患者应该特别注意,因为有可能会增加子宫内膜疾病的发生。
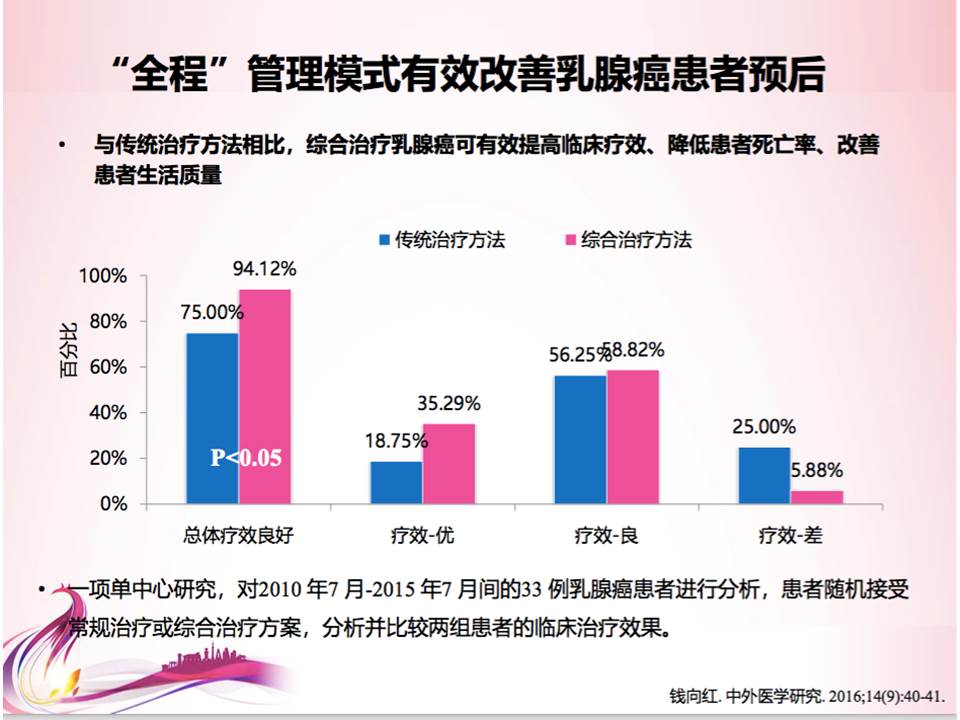
前面说了这么多的副作用,实际上我们希望能够以“全程”管理模式改善患者整体的生存预后,降低药物引起来的副作用。上图的研究表明,如果医生和患者能够充分了解药物的副作用,在合适的时机进行干预,不但可以降低药物的副作用,而且可以增加患者的服药信心,最终提高患者的疗效。我们不能头疼医头、脚疼医脚,乳腺科的医生不能只关心乳腺癌、不管其他,所以我们现在联合了很多专科进行相应的副作用的调整。我们联合了肝病专科、骨科、内分泌科、心脏病科等,对于整体可能出现的情况进行处理,比如肝功能异常、子宫内膜异常、整体的骨质疏松的异常、心脏的异常,等等。
大家在乳腺治疗的时候也要多关注一些问题,比如说脂肪肝、转氨酶异常、血脂异常等。例如我们在吃药的过程当中出现的血脂异常,可能和普通的病人、没有乳腺癌的患者、不需要做内分泌治疗的患者的血脂异常的处理要求是不同的。如果遇到这样的一些问题,希望大家都要和医生进行咨询。
三、绝经状态下内分泌治疗对骨骼健康的影响
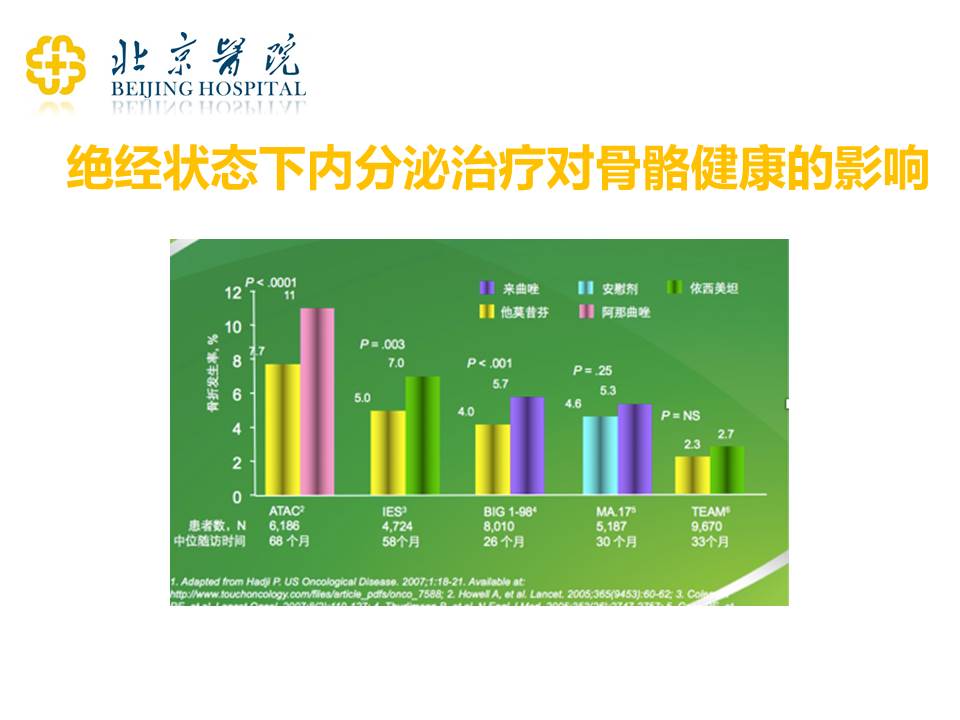
因为刚才说了卵巢功能抑制,这里和大家讲一讲绝经状态下内分泌治疗对骨骼健康的影响。卵巢功能抑制,说白了就是通过药物或手术的方式把卵巢功能降低到和绝经之后一样的水平,绝经之后的女性可能易发的骨骼健康问题,在进行卵巢功能抑制治疗的患者群体也同样可以发生。
上图中的几个药物,例如来曲唑、阿那曲唑和依西美坦,都是针对绝经之后的患者的,或者是加了卵巢功能抑制之后可以联合的三类药物。这三类药物本身就可以增加骨质疏松。而他莫昔芬对于骨健康其实有保护的作用。所以对于绝经前的患者,如果你的医生提供的处方是卵巢功能抑制加上来曲唑、阿那曲唑或者依西美坦,我们一定要注意检查我们的骨骼,及时地预防和治疗骨质疏松。

上图列出了影响乳腺癌患者骨骼健康的危险因素,包括刚才说的芳香化酶抑制剂(AI治疗,就是来曲唑、阿那曲唑和依西美坦的治疗);患者治疗之前查的骨密度(BMD)T值<-1.5;年龄>65岁;体重比较低、比较瘦;有髋部骨折家族史;50岁后有脆性骨折史;大量地服用激素,比如类固醇;吸烟。这些患者都可能发生骨质疏松。
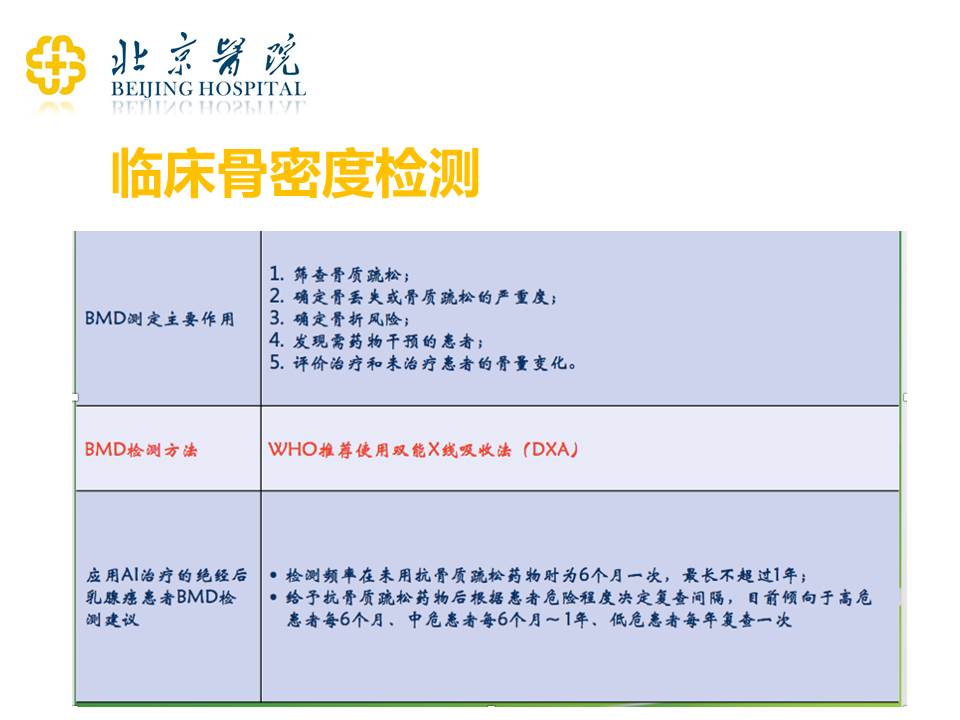
临床骨密度检测的主要目的是为了筛查骨质疏松,筛查出来之后,我们会根据骨密度的测量值,看一看什么样的人群需要干预,用什么样的方案去干预。一般来说,乳腺癌治疗的过程当中,应用AI治疗之后的绝经患者,骨密度的检查应该每6个月1次,最长不应该超过1年。所以对于年轻的患者,如果你的大夫给你的处方是卵巢功能抑制+芳香化酶抑制剂(AI)的治疗,应该每6个月做1次骨密度的检查。
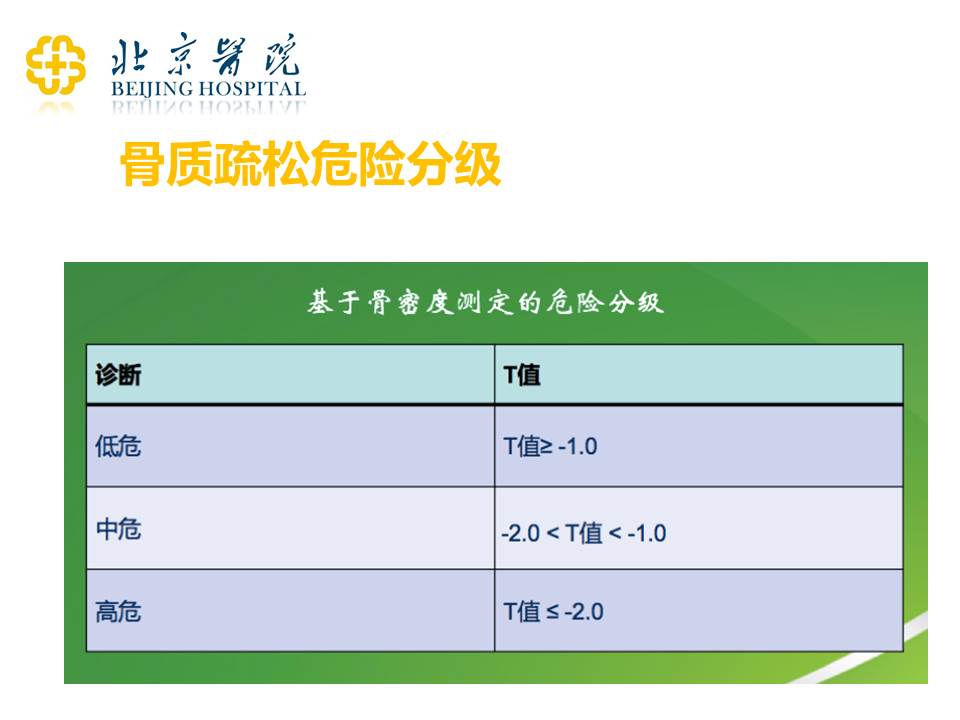
虽然实际上每个医院出的骨密度值不一样,但是你可以和医生去探讨一次,让他/她教你怎么看骨密度的值。一般来说,T值<-2.0就有高度的骨质疏松的危险,是一定要干预的。
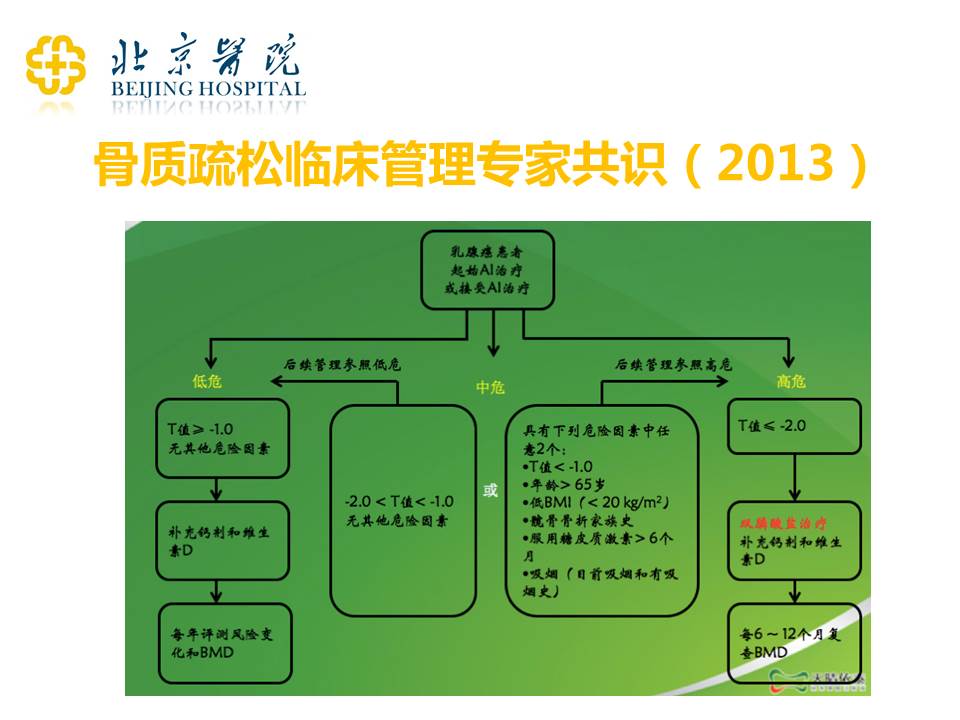
对于乳腺癌的患者,如果做了AI的治疗,我们对于骨骼的管理其实是有不同的要求的。比如说我们测定骨密度发现是低危的患者,给她简单地补充钙剂和维生素D,定期去评估骨密度的值。对于中危的患者,我们看看有没有其他的危险因素,如果没有就按低危来处理;如果有就参照高危的患者来处理,除了要补充钙剂和维生素D以外,还要补充双磷酸盐,每6个月去评估骨密度,看看现有的治疗能不能够缓解骨质的流失。
骨质疏松的患者最需要注意的问题,也是我们最重视的问题,就是骨折。骨折除了药物的预防,更重要的是预防跌倒,因为当年纪大到一定程度的时候,我们发现没有办法通过药物再进一步地去改善骨骼健康,可能仅仅是维持在一定的稳定状态,这时候预防摔倒就变得非常重要,这也是大家在以后的生活当中要特别关注的一个问题。
四、总结


从整体上来说,我们现在的目标是将乳腺癌带入一个慢病管理的时代,和高血压、糖尿病一样管理。这是一个长期的治疗过程,我们不能忽视药物的副作用,但是也不要因为惧怕副作用就擅自停药,因为这样会影响最终的疗效。当我们出现相应的副作用的时候,一定要抓紧时间去向主治医生求助,因为慢病管理理念对乳腺癌的渗透,实际上有很多方式可以帮助大家去改善药物引起的副作用。希望通过我的讲解,能够减少大家对药物副作用的恐惧,能够坚持、按时服药,最终获得非常好的疗效。
我的讲解到此结束了,谢谢大家的聆听。一会儿我看看讨论区里有普遍代表意义的问题,给大家解答,但是因为有一些看不到病理,所以解答起来不能够满足所有人的要求。所以如果解答不清楚的话,还希望大家能够拿着自己的病理报告去和主治医生详细讨论,看看现在的方案是否适合新的形势下对于乳腺癌治疗,尤其是绝经前治疗理念的改变。
编辑:黎虹宏
温馨提示
康乃馨乳腺癌微课堂/香七微课堂提供的资源,仅用于教育和信息目的,所提供的信息为一般性内容。如想针对特定治疗问题或关心的内容获取答案,请详细咨询主治医生或专业人士。该内容不得以任何方式替代专业咨询或医疗咨询。





